












正常な心拍は、安静時には50~80/分程度であり、運動時には100/分以上に上昇します。このような生理的な心拍の反応が失われた状態が不整脈です。
不整脈は、脈拍が極端に遅くなる除脈性不整脈と極端に早くなる頻脈性不整脈に分類されます。除脈性不整脈では、心拍の停止が数秒間続き、めまいや失神発作を起こします。また運動や労作を行っても脈拍が増えず、息切れや倦怠感を起こすこともあります。この様な症状を伴う場合にはペースメーカーの植え込み治療が必要となります。
また頻脈性不整脈では、本来の心臓の刺激伝導路とは異なった部位から異常な興奮が起こり、安静時であるにもかかわらず100/分以上、時に200/分以上の頻脈をきたし、動悸や血圧低下による失神を引き起こします。これらの頻脈性不整脈に対しては、薬物治療の他にも、不整脈の原因部位を特定して焼灼してしまうアブレーションが行われています。
致死性心室性不整脈では、突然心臓が痙攣状態となり心臓突然死をきたします。この不整脈の救命にはAEDによる電気ショック治療が行われます。救命後の治療として、発作が再発した場合に自動的に電気ショック治療が行われる植え込み型除細動器(ICD)の植え込みが行われます。
また心臓の心室における興奮伝播が障害されている場合に、心室全体が同時に興奮しない状態となり、心機能が低下することがあります。これに対し、心臓再同期療法と呼ばれる右心室と左心室を同時に興奮させ同期性を改善させるペースメーカーを植え込み、心機能の改善を行います。
心臓に挿入したカテーテルの先端電極に高周波電流を通電し、不整脈の原因部位を焼灼する手術です。多くの不整脈に対し行われます。WPW症候群や発作性上室頻拍に対しては、90%以上の根治が得られ、心房細動に対しても80%程度の成功率が得られます。基礎心疾患を合併しない特発性心室頻拍や心室性期外収縮に対しても90%程度の根治が得られますが、陳旧性心筋梗塞や心筋症に合併した心室頻拍に対する成功率は限定的であり、これらに対しては、植込み型除細動器(ICD)の植込み術を併用します。
心房細動の多くは、肺静脈に起源があり、肺静脈をアブレーションにより電気的に隔離することによって心房細動が起こらなくなります。発作性心房細動では80%以上がこの方法で心房細動が消失しますが、持続性心房細動では、肺静脈以外の起源が原因となる場合が少なからず存在するため、成功率は70%程度に低下します。
当院では、3Dマッピングシステムとしてエンサイトシステムを導入しており、心臓内の電気的興奮を3D画像として構築し、不整脈の原因部位を正確に同定し治療することができます。
心臓内に挿入したバルーンに液化亜酸化窒素を流し、不整脈の原因となる部分(肺静脈)を冷凍して壊死させる手術です。高周波アブレーションに比べ、一度に冷凍できる範囲が広いため治療時間の短縮、心タンポナーデと血栓・塞栓症といった合併症の低減、術者間の技術差の低減が可能で、これまで高周波アブレーション治療ができなかった高齢の患者さんでも治療することができる可能性があります。
また、必要に応じて高周波アブレーションと組み合わせて肺静脈以外の部分を焼灼することで、より高い根治率を目指すことができます。
ただし、クライオアブレーションの適応は発作性心房細動のみで、持続性心房細動や慢性心房細動は適応外となります。現在、発作性心房細動で投薬治療等に取り組まれている患者さんは、持続性へ移行する前にクライオアブレーション治療を受けられることを推奨します。
心室頻拍、心室細動による突然死の予防として、植込み型除細動器(ICD)の植込み術を行っております。ICDはAEDを小さくして体内に植え込んだものと考えて頂ければよいかと思います。手術はペースメーカーの植込み手術とほぼ同様で、前胸部の皮下に植込みます。本体と心臓をつなぐリード線を、鎖骨下の静脈から心臓内に挿入して留置します。心室性不整脈発作が起こった場合には、機械が自動的に判断し発作を停止させます。ICDの治療は、抗不整脈薬による治療よりも生命予後を改善させることが証明されており、第一選択治療と考えられますが、カテーテルアブレーションや抗不整脈薬との併用も病状に応じて行い突然死を予防します。
左室の刺激伝導路に障害があり、左室局所の興奮が同時に収縮できない状態が起こった場合、左室機能が低下し慢性心不全が増悪します。このような例に、興奮の遅れた左室側壁をペースメーカーにより刺激することで、左室全体を同時に収縮させる治療を心臓再同期療法といいます。通常のペースメーカーまたはICDに左室リードを追加し、右室と左室を同時にペーシングすることで左室の同期性を改善させます。この方法により70%程度の例で心機能が改善するとされています。
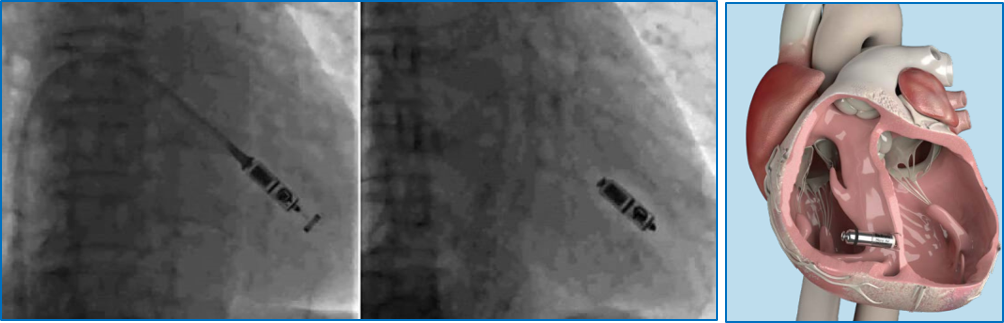
通常のペースメーカーは前胸部の皮下に本体を植込み、それに接続した電気刺激を伝えるリードを経静脈的に心腔に留置するものです。植込み手技は局所麻酔下で施行できる比較的安全なものですが、その一方で、感染、リード断線、三尖弁逆流症などの慢性期の問題がありました。これらの問題点を解決すべく開発されたものがリードレスペースメーカです。文字通りリード線を必要とせず、非常に小さな本体のみを心腔に留置しペーシングを行うデバイスです。本体のみで心筋の活動を感知し、電気パルスを送ってペーシングを行うことが可能です。植え込み手技としては鼠径部にある大腿静脈という血管より27Fr(直径 9mm程度)のシー ス(デリバリーカテーテル)を挿入し、先端に装着されたペースメーカ本体を右心室中隔に押し当ててリリースします。しっかりと固定されていること、ペーシング機能に問題がないことを確認したのちにシースから切り離し、シースを抜去して穿刺部を止血すれば終了です。術時間 は1-2 時間程度です。現在は自己の心房興奮に合わせて心室ペーシングが可能な機種も選択できます。
これまでは不整脈が発見された後の治療に重点が置かれてきましたが、今後は、自覚症状もないような不整脈を、いかに早期に発見するかが重要視されてくると考えています。
また、発作性心房細動を発症した際に有効な薬が見つからなかった場合は、持続性心房細動、慢性心房細動と移行していく可能性が高いため、早い時期にクライオアブレーション治療を受けていただくことが望まれます。
そのため、発作性心房細動の間に患者さんを紹介いただけるよう、地域の医療機関への広報に取り組みます。
| 氏名 | 補職名 | 卒年 | 資格等 |
|---|---|---|---|
| 吉田 明弘 (よしだ あきひろ) |
副院長兼医療の質・安全管理部長兼先端医療センター長(不整脈治療部門)兼循環器内科部長兼診療科長 | 1987 |
|
| 高見 薫 (たかみ かおる) |
循環器内科部長 | 2001 |
|
| 秋田 朋己 (あきた ともみ) |
主任医長 | 2011 |
|